株式会社 社会情報サービス
ニュース
株式会社 社会情報サービス
世界 希少・難治性疾患の日(Rare Disease Day 2026)
~「ドラッグ・ロス」の解消へ:データが示す治療機会格差と共創の未来~

2月最終日は、希少・難治性疾患に光をあてる日
毎年2月の最終日は、世界希少・難治性疾患の日(Rare Disease Day、以下RDD)です。
2026年の日本におけるテーマは、「ともに、すごす。ともに、つくる。ときに、わらう。 RDD ― Ready, Dialogue & Discovery」です。
希少・難治性疾患の領域では、患者さんとご家族が孤立しやすいという現実があります。その状況を乗り越えるためには、患者さん、医療従事者、行政、そして社会が「Ready(備え)」「Dialogue(対話)」「Discovery(創出)」を共有し、新たな治療や支援の仕組みを共に構築していくことが求められています。
希少・難治性疾患と「ドラッグ・ロス」の切実な現状
世界には7,000種類以上の希少疾患が存在し、患者数は約3億人と推定されていますが、創薬の採算性確保が難しく、開発が遅れやすい構造的課題があります。日本国内では348疾患(2025年4月時点)が指定難病とされていますが、患者数の少なさから臨床試験の実施が難しく、創薬開発は一般疾患に比べて遅れやすい傾向にあります。
近年、切実な問題となっているのが「ドラッグ・ロス」です。これは海外で承認されているにもかかわらず、国内では開発計画さえ立てられていない“治療機会の欠落”を意味します。厚生労働省の調査(2023年3月時点)では、欧米承認済み・国内未着手の医薬品86品目のうち、約半数の40品目が希少疾患薬でした。特に進行の早い小児疾患では、数か月の遅れが不可逆的な障害や生命予後に直結する可能性があり、人道的観点からも看過できない課題となっています。【データ分析】 浮き彫りになる小児医療の日米格差
こうした背景を受け、医師調査データベース「PatientsMap」を用い、迅速な治療が求められる「小児科」の医師が抱えるアンメットニーズを日米で比較分析しました。
分析方法について:本分析では、PatientsMap日本版、および米国版で調査を実施した希少・難治性疾患142疾患を対象とし、各疾患の患者さんを診療しており「新薬を望む」と回答した医師に対して、「新薬の登場を望む理由や、現在の治療で感じる不満点・課題」として寄せられた膨大な自由回答テキストデータを活用しています。これらのテキストデータを、AI(自然言語処理)を用いた多重ラベル分類にかけることで、「治療選択肢の不足」や「効果不十分」といった複数のニーズを網羅的に定量的集計し、日米の医療現場が直面する課題を可視化しました。
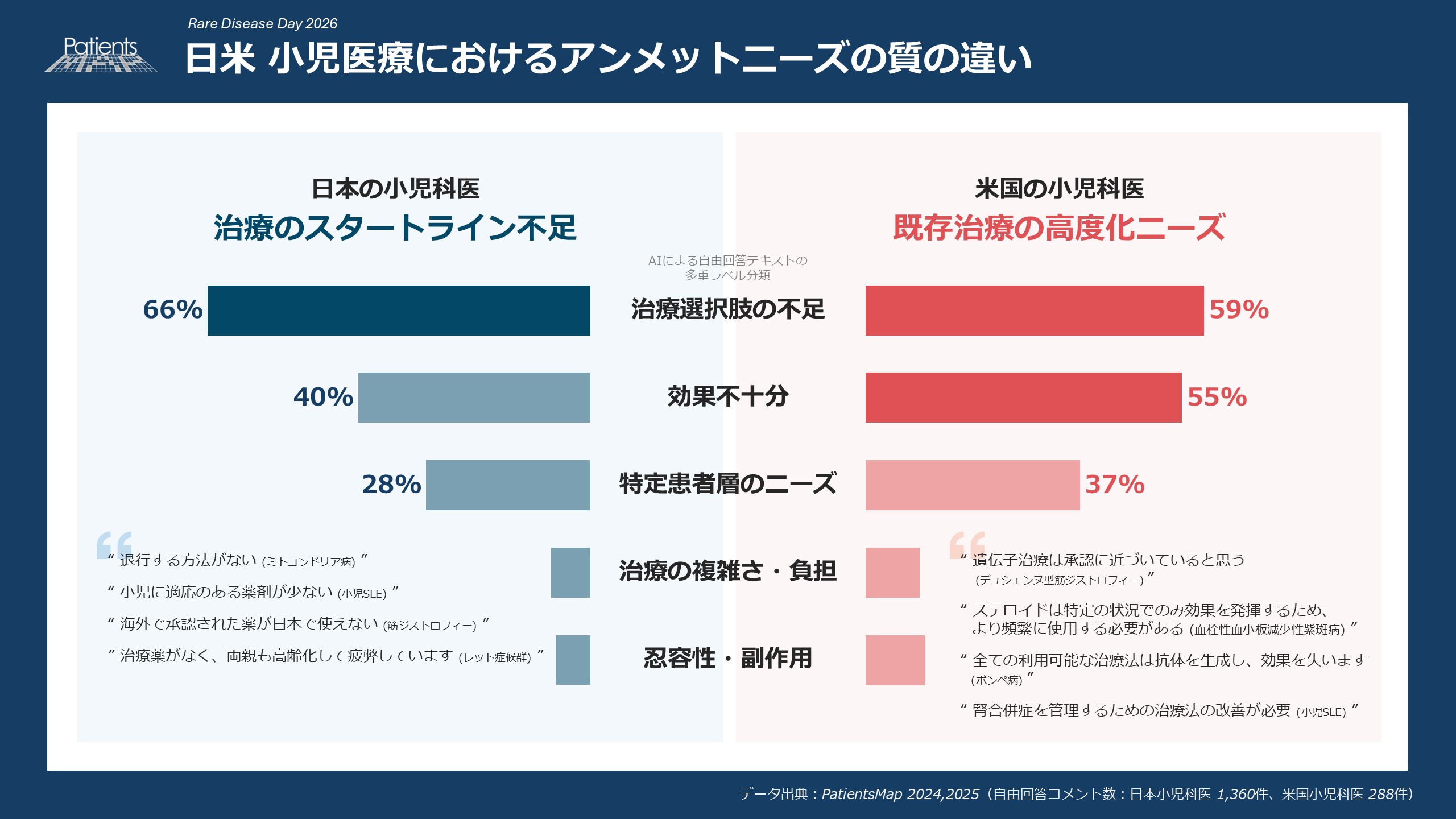
- 日本:「治療のスタートライン」にすら立てていない
分析の結果、日本の小児科医の66%が「治療選択肢の不足」を訴えています。これは米国の小児科医(59%)を上回る数字となりました。一方で、米国では「効果不十分(55%)」という不満が日本(40%)より高く、既に存在する治療の「質の向上」を求めているのに対し、日本はまず「治療の選択肢」を確保することが喫緊の課題となっている現状が示されました。 日本の小児科医師の声(抜粋):
“退行する方法がない(ミトコンドリア病)”
“小児に適応のある薬剤が少ない(小児SLE)”
“海外で承認された薬が日本で使えない(筋ジストロフィー)”
“治療薬がなく、両親も高齢化して疲弊しています(レット症候群)”米国の小児科医師の声(抜粋):
“遺伝子治療は承認に近づいていると思う(デュシェンヌ型筋ジストロフィー)”
“ステロイドは特定の状況でのみ効果を発揮するため、より頻繁に使用する必要がある(血栓性血小板減少性紫斑病)”
“全ての利用可能な治療法は抗体を生成し、効果を失います(ポンペ病)”
“腎合併症を管理するための治療法の改善が必要(小児SLE)” - 現場の「生の声」:日米で異なる苦悩の質
自由回答テキストの分析に基づき、日米の小児科医が抱える苦悩の質を対比させると、その格差が見えてきます。
日本の医師からは、治療の手立てがないことによる「無力感」が語られる一方で、米国では「副作用の克服」や「根治」といった、すでに治療選択肢があることを前提とした、より高度な医療ステージの課題が綴られています。日本の小児科医 米国の小児科医 主な苦悩 治療のスタートライン不足
「使える薬が一つもない」
「退行見ているしかない」既存治療の高度化ニーズ
「薬はあるが副作用が重い」
「今の薬では完治まで至らない」キーワード 「空白」「無力感」「開始」 「質」「副作用回避」「根治」 目指す未来 まずは治療のスタートラインに立つこと ステロイドからの脱却、遺伝子治療による完治
未来への希望:2026年度、動き出す政府の支援
こうした停滞を打破するため、2026年度からは日本の創薬環境を抜本的にアップデートする動きが本格化します。
厚生労働省は、患者数が数十人規模の「超希少疾患」を対象に、国が直接補助金を投じて臨床試験を支援する「未承認薬等アクセス確保事業」を加速させます。また、小児医薬品開発ネットワークの整備により、国立成育医療研究センターなどを核とした効率的な治験体制も構築されつつあります。
最後に
2026年のRDDにおいて、私たちはこの「ドラッグ・ロス」という課題を改めて社会に問いかけます。
データは単なる数字ではなく、その背後には、治療を待ち望む患者さんの声と、それに応えたいと願う医師たちの願いがあります。すべての患者さんが適切な診断を受け、必要な治療にアクセスできる社会へ。「日本に住んでいるから」という理由で治療を諦めることのない、「ともに、わらう」ことができる未来を、皆様とともに創り上げていきたいと考えています。
本記事の作成にあたって
この記事は、RDD 2026の趣旨に賛同し、日米の医師調査データ(PatientsMap)および厚生労働省の公開資料に基づいて構成されました。
RDD Japan 公式サイト:https://rddjapan.info/2026/
分析データに関して:https://research.ssri.co.jp/pmap/
■お問い合わせ先
| 株式会社社会情報サービス, PatientsMap | |
|---|---|
| patientsmap@ssri.com | |